インスリン注射による治療
- ホーム
- インスリン注射による治療
- インスリン療法とは
- インスリンの用法・用量調節の基本的な考え方
インスリンの用法・用量調節の基本的な考え方
インスリンの用法・用量調節の基本的考え方
インスリンの投与量の決定は、まず患者さんの状態に合わせて医師が目標血糖値を設定し、それに応じてインスリン製剤や投与方法を選択することから始めます。
一般的な目標血糖値の目安として、最も厳格な血糖管理が求められるのは妊娠中の血糖管理です。朝食前血糖値70~100mg/dL、食後2時間血糖値120mg/dL未満、HbA1c6.2%未満が目標とされます1)。また高齢者や悪性腫瘍を合併している場合は、予後や合併症の重篤度、QOLなどを考慮しながらそれぞれの状況にあわせて目標血糖値が設定されます。
目標血糖値が決まったら、自分の血糖値の変動を1日1~7回の血糖自己測定で確認して、その結果をみながら血糖値が目標値になるようにインスリンの投与量を調節していきます。
インスリン投与量の調節方法は、現在では後ろ向き用量調節(責任インスリン方式)と前向き用量調節(スライディングスケール法)の2つの考え方に分けられています。
インスリン療法は自己注射が基本ですから、それぞれの適応、注意点を知っておくとよいでしょう。自分が今どのような治療をどういう理由で行っているのかわかっていると、目標血糖値に向かいやすくなり、いざというときにも落ち着いて対応できるようになります。
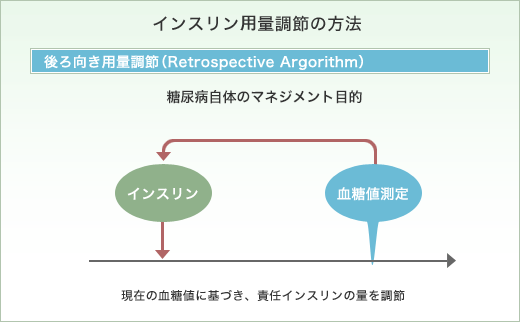
後ろ向き用量調節(責任インスリン法)
通常の血糖管理が必要な場合、血糖値を左右する急性の疾患の合併がない安定した糖尿病に用いられている方法です。
※イメージ図
インスリン療法では、注射したインスリン量がその後の血糖値の変動を決定づけます。そのためそのとき測定された血糖値に最も影響を与えるインスリンが存在します。これを責任インスリンといいます。たとえば、超速効型または速効型インスリンを毎食前に注射していれば、昼食前の血糖値に対する責任インスリンは朝食前に注射した超速効型または速効型インスリンということになります。
後ろ向き用量調節は、この責任インスリンに着目した現在の血糖値に最も影響を与えるインスリン量を調節する方法で、2、3日間の血糖値の変動の傾向をみて責任インスリンの注射量を決めて血糖管理を図ります。
血糖値が安定していて、インスリン調節のコツがつかめれば生活リズムの変更にあわせて血糖測定時間を工夫して測定回数を減らすこともできます。
気をつけること・知っておきたいこと1)
- 血糖値は食事の内容や食事時間がずれたりしたとき、運動量によっても変動します。1回、高血糖がみられたからといってすぐにインスリンを増量したりせず、医師と相談しながらインスリン注射による生理的なインスリン分泌の再現性を確認してから変更するようにしましょう。
- ソモジー(somogyi)効果という高血糖が起こることがあります。ソモジー効果とは、過剰なインスリン投与で低血糖を起こした後に、インスリンを増やすホルモン(インスリン拮抗ホルモン)が分泌され、この影響で血糖が上昇する現象です。ソモジー効果がみられたら、責任インスリンを減量します。通常の高血糖の対処とは間逆となることを覚えておきましょう。
- インスリンを増量しても血糖値が改善しないとき、血糖値の変動の幅が大きいときは、食間や午前3時頃の血糖値を測定して低血糖がないか確認しましょう。
1) 大西 秋津ほか:診断と治療 97(2), 254, 2009
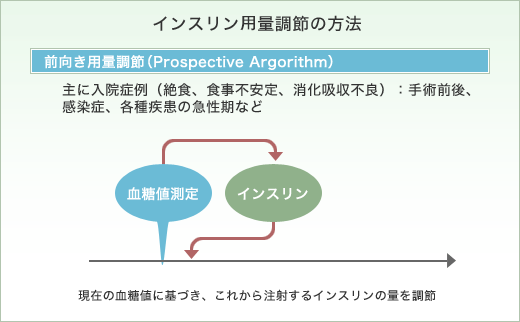
前向き用量調節(スライディングスケール法)
インスリン投与前に測定する血糖値に基づいてその時に注射するインスリンの量を調節する方法で、スライディングスケールをベースに投与量が調節されます。
※イメージ図
スライディングスケールは、個々の患者さんごとに病気の状態、今までの血糖値の変動パターン、体重あたりのインスリンの必要量などを加味して医師があらかじめ血糖値に応じたインスリン量を決めておく目安表で、患者さんは4~8時間ごとに血糖自己測定し、測定された血糖値の高さに応じてこのスライディングスケールに従ったインスリン量を注射します。 あらかじめ測定血糖値の範囲に基づいた投与量が決められているので、その時々の糖質の摂取量、運動量、1回前に投与したインスリン量などの要因の変化には対応しておらず、測定した血糖値の数値のみでインスリン量が決められます。
そのため、シックデイでどのくらいの量が必要なのか予測がつかないときや、急な場面に遭遇したときなど、特殊な状況下におかれていてただちに対処しなければならないときには、そのつど血糖自己測定を行ってその血糖値に従ってインスリンを追加投与することができるのでスライディングスケールを用いた前向き用量調節がよいとされています。
前向き用量調節は、主に手術前後、感染症、他の疾患の急性期などで入院しているときなどの異常事態に適した調節方法であるとされています。
気をつけること・知っておきたいこと
- 食事状況や運動量などが考慮されずに、測定時の血糖値の数値のみでインスリン注射量が決まるので、思わぬ高血糖や低血糖を招き、医原性の血糖変動につながることがあります。たとえば、血糖値が低いとインスリン投与量は少なくなるのでその後の測定時に血糖上昇がみられて高血糖となり、必要以上のインスリン量が投与されることになり、その後の測定時には低血糖をきたすなど、かえって血糖管理が不安定になることがあります。さらに低血糖時にはソモジー効果でよりこの傾向が強くなることがあります。
- 血糖値の高さに応じてインスリン量を増やして投与するので、血糖管理の良好な安定につなげるための方法とはなりません。高血糖を短期間で修正する、緊急時やインスリン抵抗性が増強した際の短期的な方法と考えるとよいでしょう。病態が落ち着いて、必要インスリン量が決定され、引き続きインスリン療法が必要となった場合には後ろ向き用量調節を用いるようにします。
- 漫然と行わないことが大切です。
- 食事に際して食物中の炭水化物の量を量り食後の高血糖を抑え、また、インスリン注射している場合ではそれに応じてインスリン量を調節し、良好な血糖管理を目指す方法をカーボカウントといいます。
監修:順天堂大学 名誉教授 河盛 隆造 先生









