DMTOWN Q&A
- ホーム
- DMTOWN Q&A
- こんなときどうする?
- 低血糖になったら
低血糖になったら
低血糖になったらどうする?
低血糖は、「起きない・起こさない」にこしたことはありません。でも、低血糖を避けるために、毎日の生活が規則正しく全く変化のない暮らしがずっと続くのもつらくなりますし、仮に十分に注意していても、ちょっとしたことから低血糖に遭遇する可能性があります。
糖尿病のない人にも低血糖は起きます。血糖値が下がるとインスリン分泌量が減って、一方で血糖を上昇させるホルモンが分泌されて血糖が下がり過ぎないように調節されていますが、食事などで糖分の補給ができずに急に血糖が下がりすぎると、調節がうまくいかなくなることがあります。そのとき経験するのが動悸、冷汗、手指のふるえなどの症状ですが、これは「これ以上血糖が下がると中枢神経の機能が低下して危険だよ」という体からの警告症状でもあるのです。
ですから、インスリン分泌がうまくいかないために血糖管理が自然にできない糖尿病では「付き物」ともいえる症状です。特に、薬物療法を行っている方にとって低血糖は効果と背中合わせといわれています。しかし、放置されれば意識障害、昏睡などに陥って命にもかかわってきます。
だからこそ、低血糖を知って、経験して、上手に対応する術を身につけておくことがとても大切です。そうすれば低血糖が起こりやすい状況を予測できるようになり、迅速な対応ができるようになります。
どんなときに起こりやすいのか
インスリン製剤や経口血糖降下薬の用法・用量と、食事療法、運動療法のバランスがうまくとれていないときに起こります。たとえば、
- 薬を飲み間違えた、打ち間違えた(薬の種類、用量、時間の誤り)
- 食事時間がいつもより遅い/食事の量が予定量より少ない(不規則な食事)
- 予定よりも激しい運動や長時間の運動をした
(運動中や運動後、または時間をおいて運動した日の夜間や翌朝に起こりやすくなります) - 飲酒
- 入浴時
- 病気や検査などによる食事量の減少や絶食などによくみられます。
また、使用している薬剤の特性やライフスタイルから低血糖の起こる可能性がある時間帯もある程度推測することができます。 - 食前の低血糖に注意/SU薬、中間型インスリン製剤、持効型溶解インスリン製剤
- 食後の低血糖に注意/速効型インスリン分泌促進薬、速効型インスリン製剤、超速効型インスリン製剤
低血糖でよくみられる症状
低血糖は生体にとってエネルギーが不足している状態を体が伝えるための症状です。恐ろしい病気ではありません。すぐに糖分を補給すれば回復しますので、あわてずに行動しましょう。軽度のうちの対応がとても大切です。
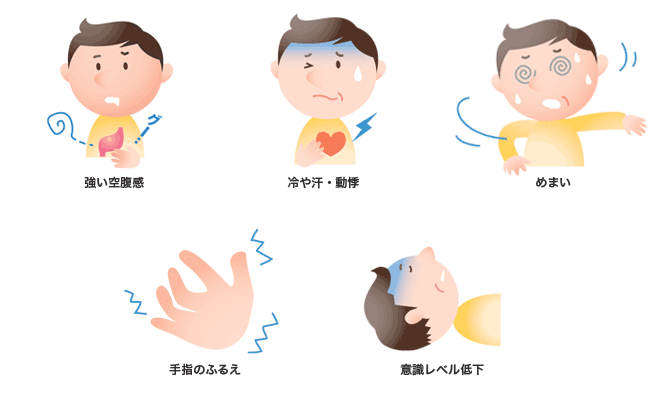
・低血糖の症状や対策などについて周りの人によく理解しておいてもらいましょう。
・日頃から、糖尿病手帳を携帯しましょう。
宮崎久義、豊永哲至 編:わかりやすい糖尿病テキスト 第5版 じほう ,21,2018
対処方法
意識がある場合は自分で対処することができます。低血糖かなと思ったり、体調が良くない時には血糖値を測定することで、低血糖状態に気づくことができます。
しかし、いつも自分で対応できる低血糖ばかりとは限りません。自分では対応できないときでも、もしもの事態を回避できるように身近な人や家族にも低血糖について知っておいてもらうことや、身近な人のいない場面でも常にIDカードを携帯して周囲の人の協力が得られる態勢を整えておくことが大変重要です。「もしも」の準備・心構えをもっておきましょう。
意識がある場合
- ブドウ糖を10g含むものや砂糖を10g、またはブドウ糖を含むジュース150~200mLをとります。ブドウ糖や砂糖以外の糖分は効果があらわれるのが遅くなりますので注意が必要です。15分ほど経過しても症状がよくならない、または血糖値が60mg/dL以下であるようであれば、再度、同じようにブドウ糖や砂糖、ジュースをとります。
→それでも回復がみられない場合は、すぐに医療機関を受診してください。
※α‐グルコシダーゼ阻害薬を服用している場合は、必ずブドウ糖を携帯しておきましょう。砂糖などの多糖類では分解・吸収が抑制されてしまうので低血糖への対処になりません。
意識がもうろうとしているなど、自分で対応できない場合
- ブドウ糖を自分で飲むことができない場合は、身近な人や家族などに口に含ませてもらったり、飲み込むことが難しければブドウ糖や砂糖を口びるや歯肉に塗りつけてもらうなどの対応をしてもらうようにします。これらは応急処置と考え、その後すぐに主治医に連絡を取り受診するまたは医療機関を救急受診します。
- グルカゴン1バイアル(1mg)を家族に注射してもらいます。これらは応急処置と考え、その後すぐに主治医に連絡を取り受診するまたは医療機関を救急受診します。
- 1型糖尿病や重篤な低血糖を起こす可能性のある方は特にグルカゴン注射が望ましいので、あらかじめ医師から処方され、使用方法を説明されます。意識がもうろうとしている場合には自分で対処できませんので、注射は身近な人や家族などにしてもらいます。ですから身近な人たちに低血糖について理解してもらい、対処ができるように注射の仕方やブドウ糖の携帯場所の共有など、一緒に日ごろから準備しておくようにしましょう。
予防できる?
自分の低血糖症状を知っておくこと、また生活の中でどんなときに起こりやすいのか自分の生活パターンと照らし合わせて把握しておくと、事前に察知することができます。低血糖を全くなくす方法は現在のところありません。大切なのは意識障害や昏睡に陥る前に早めに対処できるようになることです。また、低血糖の経験から、その状況を踏まえて医師と相談して治療法を見直す方法もありますし、再発を起こさないようなライフスタイルに変えるのでもよいでしょう。
- IDカードの携帯
糖尿病では患者さんの緊急時のお助けアイテムとして、いざというときに周囲の人や医療関係者に知ってもらえるよう、「糖尿病患者用IDカード」が日本糖尿病協会から発行されています。これは、義務付けではないですが、外で偶然意識障害や昏睡した人と出会っても、その人が糖尿病であることを知らなくてもカードがあれば、医療機関への救急搬送時にとても役立つものですので、常に携帯しておくとよいでしょう。
スマートフォンアプリで携帯したい場合は、Androidやiphoneの各マーケットで「緊急連絡 糖尿病」で検索してみてください。
IDカード問い合わせ先:社団法人日本糖尿病協会(電話03-3514-1721)
- 自動車の運転
自動車を運転する方は、時に低血糖から自分だけでなく周囲を巻き込む大きな事故に発展する危険をはらんでいることを自覚してください。
車内には必ずブドウ糖や砂糖、ジュースなどのブドウ糖を多く含む食品を常備するようにしてください。運転前には、可能な限り血糖値を測定し、低血糖を起こしやすい人は空腹時の運転は避ける、何か食べ物を口に入れてから運転するなど、運転には常に低血糖を念頭におくことが大切です。
辻野元祥 著 編:ナースのためのやさしくわかる糖尿病ケア ナツメ社, 222-224,2011
無自覚低血糖を覚えておきましょう
- 無自覚低血糖とは、低血糖が起きていることに気づかない状態をいいます。前ぶれや症状がないため、低血糖の発見が遅れると低血糖性昏睡などに至ることがあることから、注意が必要です。
- 低血糖を何度か繰り返すと、低血糖を感知するセンサーの動きが鈍くなるため、血糖値がかなり低くならないと症状が現れません。また、自律神経に障害のある場合では、自律神経からの警告が発せられないため、低血糖状態であることを自覚できなくなるのです。
- 自動車免許をとるときや更新するときには注意が必要です。
宮崎久義、豊永哲至 編:わかりやすい糖尿病テキスト 第5版 じほう ,22,97,2018
監修:山王病院 糖尿病内分泌代内科部長 小田原 雅人 先生









