インスリン療法へ不安をお持ちの方へ
- ホーム
- インスリン療法へ不安をお持ちの方へ
- インスリン療法への不安と期待
- 一度始めるとやめられない?
一度始めるとやめられない?
インスリン療法からの離脱はできるのか?
基本的に1型糖尿病はインスリンの分泌が非常に低下しているか全くないので、インスリン療法は必須になりますが、2型糖尿病では、インスリン分泌能や血糖管理の状態によってはインスリン療法が選択された後に、インスリン療法から経口血糖降下薬やGLP-1 受容体作動薬による治療に変更することもあります。
インスリンを分泌するすい臓のランゲルハンス島にあるβ細胞は、高血糖状態が放置されたままにしておくと、働かなくなってしまうことがあります。
そのときには、インスリンを外から補給してすい臓のβ細胞を休ませることでβ細胞のインスリン分泌能が回復することがあります。これを糖毒性の解除といいます。インスリンの分泌能が十分に回復すれば、再び経口血糖降下薬による治療に戻すことができる場合もあります。
現在のところ、インスリンからの離脱の可否を測る基準や検査法はありません。一般的には毎食前後の血糖値が0.1~0.3U/kgのインスリン量で問題ない場合経口血糖降下薬への変更が考慮されていますが、インスリン感受性が非常によい場合は少量のインスリンが非常に効率よく利用されているだけでインスリン分泌能は未回復のことがあるので、離脱の対象とはならないことがあります。
離脱の方法と経口血糖降下薬と注意点
- インスリンからの離脱は、インスリン基礎分泌の補給が必要かどうかでその後の治療が変わってきます。また、離脱を試みた後でも血糖値が目標範囲内まで低下しない場合はすぐにインスリン療法に戻すことも大切です。
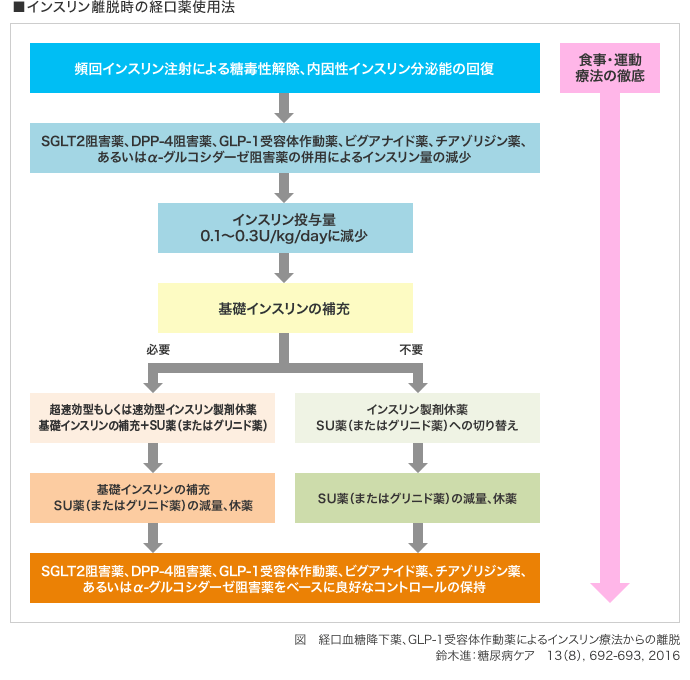
- 治療の目標はあくまで良好な血糖管理の維持です。必ずしもインスリン量が少量になったからといって、インスリン療法から離脱しなければいけないということはありません。自分が一番よいと思う方法、負担にならずに続けられる治療法をみつけることが大切です。
1型糖尿病のインスリン療法におけるポイント
強化インスリン療法を用いない場合があります
- 強化インスリン療法は、現在では可能な限り糖尿病がない人の血糖の動きに近づけることができる理想的な治療法です。あせらずに、まずは厳格な血糖管理よりも注射回数の少ない療法から開始して、注射に慣れていきましょう。治療の必要性の理解にもつながっていくと思いますので、糖尿病についてよく知っておくことも大切です。
- 網膜症による失明、腎不全による人工透析、重度の心疾患などのライフスタイルが大きく制限される場合には、頻回の注射が困難なことがあります。この場合、それぞれの目標血糖値に応じてインスリン療法が検討されます。
- 1型糖尿病の発症早期に頻回注射法やCSIIにより血糖管理を行うと、インスリン分泌能が回復し、インスリン療法から離脱できることがあります。寛解期またはハネムーン期と呼ばれますが、多くはインスリン分泌能が次第に低下していきますので、強化インスリン療法が再び必要になることを知っておいてください。
不安定型糖尿病を覚えておきましょう
- 1型糖尿病では、グルカゴンの分泌異常を合併していることがあり、グルカゴンが高血糖時に上昇し、低血糖時に低反応になるときには血糖が動揺しやすくなります。また、1型糖尿病はインスリン製剤に対する抗体が出現することがあり、これによりインスリン作用が不安定になって血糖値が不安定になることがあります。
※グルカゴン:血糖を上げるホルモン(インスリン拮抗ホルモン)の中で、最も強い作用をもつホルモン。 - 不適切なインスリン療法によって暁現象(dawn phenomenon)やソモジー効果が起こり、夜間から早朝にかけての血糖不安定の要因となることがあります。その他にも食事・運動の大きな変動や思春期、ストレスなど実にさまざまなことが血糖値を不安定にする要因になります。
※暁現象(dawn phenomenon):夜間の成長ホルモンなどの分泌により、インスリン必要量は午前3~4時頃から増大します。特にインスリン基礎分泌が障害されている1型糖尿病では、これに対応したインスリン調節ができていないと早朝の血糖値が上昇します。この現象を暁現象といいます。 - まず原因は何かを明らかにすることが大切になります。原因を究明し、それにあわせ必要があればインスリンの種類や投与量などの調整が行われることもあります。
難波 光義, 浜口 朋也:Diabetes Frontier 16(1), 54-58, 2005
無自覚低血糖を覚えておきましょう
- 何度も低血糖を繰り返すと自律神経刺激症状による警告が発せられなくなり、自分が低血糖状態にあることを自覚できなくなります。運転中や作業中であれば事故の原因となるだけでなく、低血糖の自覚・発見が遅れると低血糖性昏睡にまで陥る非常にリスクの高い低血糖です。
- インスリン療法が必要な1型糖尿病では起こりやすいとされていますので、良好な血糖管理を維持して自律神経障害の改善につとめるようにしましょう。一度重篤な低血糖を起こしたことのある1型糖尿病のある人はCSIIの導入が考慮されることがあります。









